Wstęp
Chociaż kolposkopia jest uznanym i powszechnie stosowanym na świecie badaniem dolnego odcinka kobiecego narządu płciowego a zwłaszcza szyjki macicy, to jednak w Polsce dla większości kobiet i co najsmutniejsze dla większości lekarzy badanie to jest nadal całkowicie nieznane, lub znane tylko z literatury. Kolposkopia zawsze była i nadal jest w naszym kraju niedoceniana i konsekwentnie pomijana zarówno w praktyce klinicznej jak i w procesie szkolenia lekarzy ginekologów. Przyczyny takiego stanu rzeczy, „odpowiedzialne” również za tak niski poziom profilaktyki przeciwnowotworowej u kobiet, a co za tym idzie za tak dużą liczbę zachorowań na raka szyjki macicy w Polsce, wymagają odrębnej rozprawy i nie będą tutaj rozpatrywane. Dlatego też pragnąc uczynić to badanie mniej tajemniczym nie tylko dla kobiet ale również dla zainteresowanych lekarzy, sposób wykonywania tego badania oraz jego zastosowanie w diagnostyce i terapii szyjki macicy zwłaszcza, opiszę w sposób bardziej szczegółowy.
Kolposkopia została wprowadzona do kliniki chorób kobiecych w Niemczech już w 1925 roku, jako metoda mająca ułatwić rozpoznawanie chorób szyjki macicy, pochwy i sromu. W największym zakresie została i zostaje wykorzystywana do wczesnego wykrywania raka szyjki macicy. Wynalazca kolposkopii, niemiecki lekarz, profesor Hans Hinselmann w 1926 roku został kierownikiem oddziału ginekologicznego Szpitala Miejskiego Hamburg-Altona. Był zdeklarowanym, narodowym socjalistą i 1 maja 1933 roku wstąpił do NSDAP. Od 1934 roku był odpowiedzialny za przymusową sterylizację tysięcy kobiet narodowości romskiej. W 1943 roku brał udział w eksperymentach medycznych z udziałem żydowskich kobiet w obozie koncentracyjnym Auschwitz-Birkenau. W grudniu 1946 roku Hinselmann został oskarżony i skazany przez angielski sąd wojskowy na 3 lata więzienia i grzywnę w wysokości 100 000 marek, za bezpośredni udział w sterylizacji co najmniej ośmiu kobiet narodowości romskiej na rozkaz gestapo, między listopadem 1944 a początkiem 1945 roku – tylko tyle mu udowodniono. dowiedz się więcej

źródło – Kolposkopie in Klinik und Praxis
Twórca kolposkopii – Hans Hinselmann powinien być zapamiętany jako współwinny niewyobrażalnego cierpienia i śmierci wielu kobiet. Opinia publiczna, a zwłaszcza lekarze muszą wiedzieć, jakie tortury i okrucieństwa zostały popełnione w imię rozwoju kolposkopii. Ponad wszelką wątpliwość taki rozwój kolposkopii, dokonałby się w krótkim czasie bez zbrodniczych praktyk Hansa Hinselmanna. Ten, niewątpliwy zbrodniarz, dla mnie nie tylko wojenny w żadnym wypadku nie powinien być dzisiaj honorowany.
Kolposkopia w Polsce
Pierwszą kolposkopię wykonał w latach czterdziestych ubiegłego wieku Polsce profesor Stefan Schwarz i Polska była wówczas jednym z pierwszych krajów zaraz po Niemczech, w którym tę metodę zastosowano. Jednak prawdziwym pionierem tej metody, którą potem nieustannie rozwijał i propagował został następca prof. Schwarza, Prof. Jan Madej, uznany polski i światowy ekspert kolposkopii, założyciel Polskiego Towarzystwa Kolposkopii i Patofizjologii Szyjki Macicy, twórca polskiej szkoły koposkopii. Pierwszy i jedyny Polak w ponad stuletniej historii Niemieckiego Towarzystwa Położników i Ginekologów, który został jego honorowym członkiem między innymi za osiągnięcia w wykorzystaniu kolposkopii do wczesnej diagnostyki raka szyjki macicy. Człowiek, który wpisał w swój życiorys nie tylko naukę światowej renomy, ale także kilka lat pobytu w niemieckim, nazistowskim obozie zagłady w Oświęcimiu. W tym samym, w którym twórca kolposkopii Hans Hinselmann prowadził swoje zbrodnicze eksperymenty na więźniarkach tego obozu.


profesor Stefan Schwarz profesor Jan Madej
Co to jest kolposkopia?
Kolposkopia (z grec. kolpos – pochwa, skopein – zaglądać, podglądać) jest to metoda badania klinicznego pozwalająca na ocenę szyjki macicy, pochwy i sromu za pomocą aparatu nazywanego kolposkopem. Badanie to polega na oglądaniu powierzchni tych narządów w dobrym oświetleniu i odpowiednio dobranym, optymalnym powiększeniu z zastosowaniem biochemicznych, hormonalnych, czy też świetlnych prób kontrastujących oglądany obraz.
 Kolposkop /zdjęcia powyżej/ jest to dwuokularowe urządzenie powiększające oglądany obraz, połączone ze źródłem światła potrzebnego do oświetlenia obserwowanej powierzchni narządu. Współczesne kolposkopy do stosowania rutynowego z zakresem powiększeń od 5-50 razy, mają wbudowane w filtry barwne i dodatkowo mogą być wyposażone w cyfrowy aparat fotograficzny oraz kamerę cyfrową połączoną z torem wizyjnym, pozwalając na dokumentację fotograficzną i archiwizację oglądanych zmian, oraz prezentowanie na ekranie monitora przebiegu badania pacjentce, czy też szkolącym się lekarzom. Jakiś czas temu pojawiły się na rynku videokolposkopy, a ostatnio tzw. videokolposkop mobilny, w których układ optyczny tradycyjnego kolposkopu zastąpiono cyfrowymi kamerami przesyłającymi oglądany obraz na ekran monitora. Niestety kolposkopy takie zupełnie nie sprawdzają się w praktyce i już dzisiaj wiadomo, że są przyczyną wielu błędnych rozpoznań, mających niebagatelne konsekwencje dla badanych przy pomocy takiego sprzętu kobiet. Jednakże tego typu kolposkopię nazywano szumnie tzw. kolposkopią cyfrową i wiele nieświadomych kobiet, a także lekarzy daje się na to nabrać nie zdając sobie sprawy, że jest to zdecydowanie mniej dokładne badanie od kolposkopii tradycyjnej, wykonywanej przy użyciu kolposkopu optycznego. Nie ma żadnej przesady w twierdzeniu, że żaden szanujący się kolposkopista nie powinien posługiwać się tzw. kolposkopią cyfrową. Dlatego też ten typ kolposkopów absolutnie nie powinien być wykorzystywany w diagnostyce chorób szyjki macicy, pochwy i sromu – dokładną analizę tego problemu znajdzie zainteresowany czytelnik w artykule o videokolposkopie zobacz oraz kolposkopie mobilnym zobacz.
Kolposkop /zdjęcia powyżej/ jest to dwuokularowe urządzenie powiększające oglądany obraz, połączone ze źródłem światła potrzebnego do oświetlenia obserwowanej powierzchni narządu. Współczesne kolposkopy do stosowania rutynowego z zakresem powiększeń od 5-50 razy, mają wbudowane w filtry barwne i dodatkowo mogą być wyposażone w cyfrowy aparat fotograficzny oraz kamerę cyfrową połączoną z torem wizyjnym, pozwalając na dokumentację fotograficzną i archiwizację oglądanych zmian, oraz prezentowanie na ekranie monitora przebiegu badania pacjentce, czy też szkolącym się lekarzom. Jakiś czas temu pojawiły się na rynku videokolposkopy, a ostatnio tzw. videokolposkop mobilny, w których układ optyczny tradycyjnego kolposkopu zastąpiono cyfrowymi kamerami przesyłającymi oglądany obraz na ekran monitora. Niestety kolposkopy takie zupełnie nie sprawdzają się w praktyce i już dzisiaj wiadomo, że są przyczyną wielu błędnych rozpoznań, mających niebagatelne konsekwencje dla badanych przy pomocy takiego sprzętu kobiet. Jednakże tego typu kolposkopię nazywano szumnie tzw. kolposkopią cyfrową i wiele nieświadomych kobiet, a także lekarzy daje się na to nabrać nie zdając sobie sprawy, że jest to zdecydowanie mniej dokładne badanie od kolposkopii tradycyjnej, wykonywanej przy użyciu kolposkopu optycznego. Nie ma żadnej przesady w twierdzeniu, że żaden szanujący się kolposkopista nie powinien posługiwać się tzw. kolposkopią cyfrową. Dlatego też ten typ kolposkopów absolutnie nie powinien być wykorzystywany w diagnostyce chorób szyjki macicy, pochwy i sromu – dokładną analizę tego problemu znajdzie zainteresowany czytelnik w artykule o videokolposkopie zobacz oraz kolposkopie mobilnym zobacz.
Na czym polega kolposkopia ?
Badanie kolposkopowe składa się z kliku etapów i rozpoczyna się od uwidocznienia ścian pochwy oraz szyjki macicy, a dokładniej mówiąc jej części pochwowej, czyli tej części, którą widzimy po założeniu wziernika. Pierwszy etap badania polega na oglądaniu i ocenie charakteru treści pochwy pokrywającej część pochwową szyjki macicy i zalegającej w tylnym sklepieniu pochwy. Ocenia się przy tym jej kolor i przejrzystość, zawartość banieczek powietrza, krwi, gęstość i układ nalotów. Cechy te mogą już na wstępie nasuwać podejrzenie obecności nabłonków patologicznych a przede wszystkim swoistych i nieswoistych zapaleń szyjki macicy, pochwy a nawet endometrium, czyli błony śluzowej trzonu macicy. Kolejny etap badania kolposkopowego polega na ocenie kolorytu i architektoniki powierzchni nabłonkowej jak i podnabłonkowego łożyska naczyniowego. W tym celu usuwa się najpierw treść pochwy przez przemycie części pochwowej szyjki macicy i pochwy roztworem soli fizjologicznej /NaCl/. Ocena kolorytu, kontury powierzchni oraz rysunek naczyniowy są niezbędne do diagnostyki różniczkowej po zastosowaniu prób kontrastujących w dalszych etapach badania. Ocenę ułatwia filtr zielony, w świetle którego naczynia zostają bardziej ostro zarysowane mając wygląd czarnych gałązek. W podobny sposób filtr ten ułatwia lokalizację ubytków nabłonkowych, /erosio vera – nadżerka prawdziwa/ które w świetle zielonym mają wygląd czarnych wysepek. Najważniejszym etapem badania jest próba z 3 % wodnym roztworem kwasu octowego, którym przemywa się oglądaną powierzchnię. Próba ta nazywana potocznie próbą z kwasem octowym, pozwala na różnicowanie prawidłowych nabłonków szyjki macicy, prawidłowości przebiegu obecnych praktycznie u każdej kobiety, tak istotnych procesów przemiany nabłonkowej, wstępne rozpoznawanie nienowotworowych, „łagodnych” procesów rozrostowych tkanki /brodawczak, doczesna/, a zwłaszcza rozpoznawanie zmian przedrakowych i wczesnego raka szyjki macicy. Efekty działania kwasu octowego zależą od stopnia przenikania tego odczynnika w głąb nabłonka, co powoduje zmniejszenie przejrzystości (zbielenie) powierzchni nabłonkowej, w wyniku przejściowej, odwracalnej denaturacji białek komórkowych. Zbielenie praktycznie nie pojawia się w przypadku dojrzałego nabłonka płaskiego, krótko i płytko występuje w powierzchni z prawidłowym nabłonkiem walcowatym, a także nowo powstałym w strefie przemian nabłonkowych, tzw. metaplastycznym nabłonkiem płaskim. Obserwowane jest również przy zakażeniu wirusem brodawczaka /HPV/, a szczególnie intensywnie występuje w nabłonku dysplastycznym i rakowym. Różnice polegają nie tylko na natężeniu zbielenia, lecz także na czasie jego trwania i pogrubieniu nabłonka. Im nabłonek płaski jest bardziej atypowy tym stopień jego zbielenia, grubość pokładu i czas trwania tego zjawiska są intensywniejsze. Zamiast próby z kwasem octowym można stosować test z 5 % wodnym roztworem kwasu mlekowego. Ten odczynnik wprowadzony do diagnostyki kolposkopowej w 1962 roku przez Jana Madeja jest bardziej fizjologiczny, gdyż jak wiadomo kwas mlekowy jest stałym składnikiem środowiska pochwy. Efekty testu są podobne jak w próbie octowej, a kwas mlekowy poprawia równocześnie biologię pochwy. Niemniej jednak czas badania przy zastosowaniu tej próby trochę się wydłuża gdyż wolniej występuje zjawisko zbielenia, a samo zbielenie ma nieco inny odcień, co powoduje, że interpretacja obrazu wymaga większego doświadczenia od badającego. Ostatni etap to wykonanie tzw. próby jodowej /Próby Schillera/, czyli przemycie ocenianej powierzchni roztworem jodu w jodku potasu, powszechnie znanym jako płyn Lugola. Istota próby jodowej polega na tym, że, obecny w prawidłowym nabłonku płaskim glikogen /cukier złożony/ powoduje ciemno-brązowe z różnie nasilonymi odcieniami zabarwienie powierzchni. Mówimy wtedy, że nabłonek który poddajemy tej próbie jest jodopozytywny. Według założeń teoretycznych tkanki rakowe także w swojej wczesnej postaci, będąc pozbawione glikogenu wskutek nadmiernego zużycia cukrów w toku swej proliferacji, powinny być po wykonaniu tej próby jodonegatywne, czyli nie ulegać zabarwieniu. Okazało się iż tak jest w istocie, jednak nadmierne zużycie glikogenu, a więc jodonegatywność powierzchni obserwuje się także w przypadkach zmian zapalnych podścieliska nabłonka płaskiego, w zmianach proliferacyjnych o typie condyloma /brodawczak/ czy też w obrębie ektopii doczesnowej. Ponadto brak lub niedobór glikogenu w tkance okazuje się być również nie tylko wynikiem nadmiernego jego zużycia. Fizjologiczny brak glikogenu występuje bowiem także w nabłonku walcowatym często obecnym na tarczy części pochwowej i w obrębie „młodego”, nowo powstałego nabłonka płaskiego, dla którego źródłem są komórki rezerwowe związane morfogenetycznie z nabłonkiem walcowatym. Tak więc w każdym z tych przypadków po wykonaniu próby jodowej, powierzchnia nabłonkowa nie wybarwi się, czyli będzie jodonegatywna, tak jak w przypadku zmian przedrakowych i rakowych. Dlatego też mówimy że próba Schillera jest nieswoista i sama bez przeprowadzonej wcześniej próby octowej, ma ograniczone znaczenie diagnostyczne. Chociaż więc próba ta nie jest swoista dla nabłonków dysplastycznych /nieprawidłowych/ i raka, to jednak zaleca się jej wykonywanie, zwłaszcza lekarzom początkującym w kolposkopii, ponieważ służy ona wtedy jako test weryfikujący wynik próby octowej lub mlekowej. Badanie kolposkopowe można połączyć z pobraniem treści pochwy do badania bakteriologicznego i cytologicznego, także z kanału szyjki macicy, nie ryzykując zaburzenia żadnego z etapów badania. Tak przeprowadzone badanie nazywano wcześniej kolposkopią rozszerzoną w przeciwieństwie do kolposkopii prostej tj. badania tylko po przemyciu części pochwowej szyjki macicy solą fizjologiczną. Współcześnie jest to kolposkopia rutynowa, stosowana w codziennej praktyce, której stałymi etapami są wyżej wymienione próby biochemiczne. Omawianie, stosowanych głównie dla celów naukowych hormonalnych prób pozwalających ocenić stan czynnościowy naczyń z zastosowaniem np. wazopresyny, czy też wykorzystywanie zjawisk luminescencji w diagnostyce koposkopowej, przekracza ramy tej publikacji, a zainteresowany czytelnik znajdzie osobne artykuły z tego zagadnienia.
Do czego służy kolposkopia ?
Trzeba powiedzieć, że znaczenie tego sposobu badania klinicznego w ginekologii i w położnictwie współczesnym niepomiernie wzrosło. Niestety zwłaszcza w Polsce, badanie to sprowadza się zwykle wyłącznie do techniki weryfikującej nieprawidłowe wyniki cytodiagnostyki i to głównie w zakresie wykrywania raka szyjki macicy. Oczywiście głównym zadaniem kolposkopii było i jest wczesne wykrywanie stanów przednowotworowych i wczesnonowotworowych przede wszystkim szyjki macicy, ale także pochwy i sromu. Stosując ją jednak tylko do weryfikacji nieprawidłowych rozmazów cytologicznych w niemałym procencie przypadków wykrywa się już wczesną, a nawet zaawansowaną postać raka szyjki macicy u kobiet dotychczas kontrolowanych tylko za pomocą samej cytologii. Zdarza się bowiem z różnych względów, że badanie cytologiczne wypada prawidłowo, mimo obecności na szyjce macicy zmian przednowotworowych /w tym infekcji HPV/, a nawet nowotworowych. Przypadki w których wynik badania cytologicznego jest niepodejrzany mimo obecności dysplazji dużego stopnia lub wczesnego raka, które manifestują się na szyjce macicy przy ocenie makroskopowej /na oko/ jako „nadżerka”, nie należą do rzadkości. Częstość takich fałszywie niepodejrzanych wyników cytologicznych nie jest mała i np. wg. Hilgartha, autora niemieckiego wynosiła w jego materiale 11,1 – 13,2%. Tymczasem stosując kolposkopię rutynowo, łącznie z badaniem cytologicznym u każdej badanej ginekologicznie kobiety, ryzyko pominięcia przez badającego lekarza takich zmian spada praktycznie do zera. Tym bardziej, że kolposkopia jest najczulszą metodą wykrywania subklinicznej infekcji wirusem HPV, który jest dzisiaj uznawany jako główny czynnik rozwoju raka szyjki macicy, niejednokrotnie bardziej czułą niż popularne testy wirusologiczne.
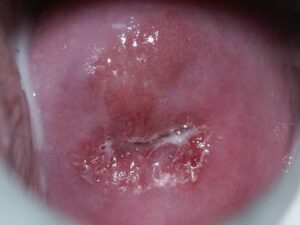
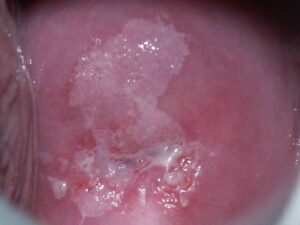
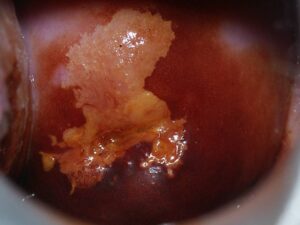
infekcja HPV – obraz niekontrastowany infekcja HPV – obraz po próbie octowej infekcja HPV – obraz po próbie jodowej
W przypadku nieprawidłowych rozmazów cytologicznych kolposkopia pozwala na precyzyjne ustalenie miejsca pobrania wycinka, jeżeli istnieje taka konieczność. Nie wszystkie bowiem nieprawidłowości cytologiczne wymagają weryfikacji histologicznej i właśnie badanie kolposkopowe pozwala uniknąć niepotrzebnego pobierania wycinków, co powinno być wykonywane tylko w razie bezwzględnej konieczności. Zdecydowana większość wykrywanych cytologicznie i potwierdzonych kolposkopowo zmian małego stopnia /ang. LSIL – Low-Grade Squamous Intraepithelial Lesion/, czy też tak powszechnej ostatnio infekcji HPV, zobacz nie wymaga weryfikacji histologicznej i może być leczona zachowawczo lub poddana dalszej obserwacji kolposkopowo-cytologicznej. Dotyczy to również tak często spotykanych w cytologii zmian typu ASC-US /ang. Atypical Squamous Cells of Undetermined Significance/. Również pewien procent cytologicznie stwierdzanej dysplazji średniego stopnia, a nawet dużego stopnia /ang. HSIL – High-Grade Squamous Intraepithelial Lesion/ może być weryfikowany tylko kolposkopowo. Oczywiście z dwojga złego lepiej będzie, jeśli lekarz nie stosujący kolposkopii wykona badanie histopatologiczne wycinków, ale w takim wypadku pojawiają się kolejne problemy. Otóż, zwykle w przypadku nieprawidłowej cytologii lekarz nie wykonujący badania kolposkopowego i decydujący się na pobranie wycinków, pobiera je „na ślepo” przeważnie z 4 kwadrantów, czyli z 4 miejsc części pochwowej szyjki macicy. Stąd też niepotrzebnie rozległy uraz szyjki macicy i niebezpieczeństwo, że wycinki zostaną pobrane nie z miejsca o największym nasileniu zmian patologicznych, a przecież wybór następowej metody leczenia tych zmian zależy właśnie od wyniku badania mikroskopowego pobranej tkanki. Nie wspomnę już o niepotrzebnych kosztach takiego badania. Stosując kolposkopię można dokładnie ustalić miejsce największego zaawansowania podejrzanych zmian i z tego miejsca precyzyjnie pobrać wycinek.
Jest jeszcze jeden, bardzo ważny aspekt badania kolposkopowego w przypadku nieprawidłowych rozmazów cytologicznych. Szyjka macicy i ściany pochwy pokryte są takim samym nabłonkiem wielowarstwowym płaskim. W każdym rozmazie cytologicznym znajdują się złuszczone komórki pochodzące zarówno z powierzchni szyjki macicy jak i ze ścian pochwy. Badanie cytologiczne w żadnym wypadku nie jest w stanie rozróżnić pochodzenia tych komórek. Obecność komórek przedrakowych lub rakowych w rozmazie cytologicznym nigdy nie informuje nas w którym miejscu zmiany te się znajdują. Niestety, w przypadku obecności tego typu zmian w badaniu cytologicznym często z góry zakłada się, że zmiany te dotyczą wyłącznie szyjki macicy i decyduje się o przeprowadzeniu weryfikacji histopatologicznej poprzez pobranie wycinków z szyjki macicy i/lub wyłyżeczkowaniu kanału szyjki macicy bez uprzednio wykonanej kolposkopii. Jeżeli zmiany przedrakowe i wczesnorakowe zwykle niewidoczne „gołym okiem” są zlokalizowane w obrębie ścian pochwy, to wynik tak przeprowadzonego badania histopatologicznego będzie zawsze prawidłowy. Pomijając sam niepotrzebny zabieg, zaniechanie dalszej diagnostyki, które zwykle w takiej sytuacji ma miejsce, doprowadzić może do poważnych konsekwencji w postaci rozwoju raka pochwy, który w porównaniu do raka szyjki jest wprawdzie zjawiskiem rzadkim ale z pewnością nie wyjątkowym. Tymczasem badanie kolposkopowe, które każdorazowo powinno obejmować również ocenę ścian pochwy zawsze precyzyjnie określi lokalizację wszystkich zmian patologicznych, a tym samym bezbłędnie wskaże miejsce do przeprowadzenia weryfikacji histopatologicznej.
Kolposkopia oddaje nieocenione usługi nie tylko przy wykrywaniu raka i weryfikacji nieprawidłowych rozmazów cytologicznych, ale również pozwala na rozpoznawanie fizjologicznych, parafizjologicznych i „łagodnych” zmian szyjki macicy, co z kolei ułatwia wybór odpowiedniej taktyki terapeutycznej w takich przypadkach.
Oto kilka przykładów.
W artykule o nadżerce zobacz napisałem, że znaczący procent zabiegów destrukcji tkankowej /tzw. popularnie wypalanka i inne/ jest wykonywanych niepotrzebnie z powodu błędnie zdiagnozowanej „nadżerki”. Wykonanie badania kolposkopowego u każdej z tych kobiet, uchroniłoby większą ich część od niepotrzebnego zabiegu, kończącego się nierzadko różnymi powikłaniami z rakiem szyjki macicy włącznie.
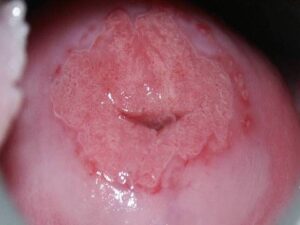
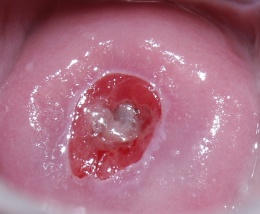
ektopia nadżerka prawdziwa – erosio vera
Kolposkopia daje pewne, bez potrzeby badania histologicznego rozpoznanie ektopii endometrialnej zobacz, czyli tzw. endometriozy szyjki macicy, jednostki chorobowej właśnie bardzo często spotykanej m.in. w następstwie niewłaściwie dobranych i przeprowadzonych zabiegów destrukcji tkankowej /głównie tzw. wypalanka/ oraz zabiegów diagnostycznego pobierania wycinków, wyłyżeczkowania kanału szyjki i jamy macicy. Przy braku właściwego rozpoznania, ektopia endometrialna szyjki macicy powodująca nieprawidłowe krwawienia międzymiesiączkowe i okołomiesiączkowe, jest często błędnie diagnozowana i leczona jako zaburzenia hormonalne cyklu miesiączkowego, lub budzi podejrzenie procesu nowotworowego w kanale szyjki i w jamie macicy. Nadmienić należy, że terapia w przypadku „endometriozy” szyjki macicy jest całkowicie odmienna od leczenia stosowanego w przypadkach endometriozy wewnętrznych narządów płciowych i miednicy mniejszej u kobiety, a więc jej prawidłowe rozpoznanie na szyjce macicy ma tutaj istotne znaczenie.
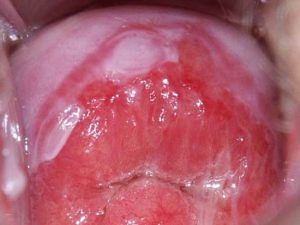
ektopia endometrialna – endometrioza
W przypadkach ektopii doczesnowej szyjki macicy, zobacz zmiany spotykanej u ponad 70% (obserwacje własne) kobiet ciężarnych, kolposkopia jest również pierwszoplanową metodą diagnostyczną. Ektopia doczesnowa jest zmianą w pewnych przypadkach łudząco podobną do raka szyjki macicy i nierzadko współistnieje z nieprawidłowym wynikiem badania cytologicznego. Kolposkopowe rozpoznanie ektopii doczesnowej przeważnie jest pewne i nie wymaga potwierdzenia histologicznego, a tym samym pozwala uniknąć niepotrzebnego pobierania wycinków i innych niepotrzebnych działań u ciężarnej kobiety. Ponadto kolposkopowe rozpoznanie polipów doczesnowych kanału szyjki macicy obserwowanych często we wczesnej ciąży, powodujących nieprawidłowe krwawienia i imitujących makroskopowo, czyli „na oko” dokonujące się poronienie, umożliwia podjęcie właściwej metody terapeutycznej w takich przypadkach, czyli mówiąc wprost, pozwala uratować ciążę.
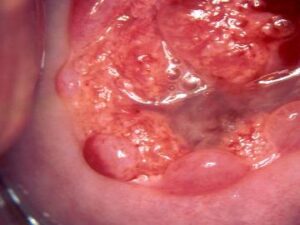
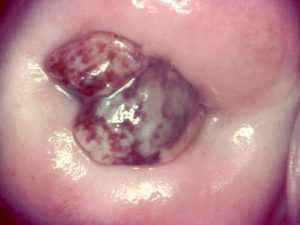
guzkowata ektopia doczesnowa polip doczesnowy kanału szyjki macicy
W przypadku zmian zapalnych wprawdzie już „gołym okiem” można dostrzec cechy zapalenia dolnego odcinka narządu płciowego kobiety, to jednak kolposkopia w wielu przypadkach z dużym prawdopodobieństwem pozwala ustalić tło tego procesu. Pozwala to na zastosowanie odpowiedniego leczenia w przypadkach nasilonych dolegliwości, które zmuszają lekarza do natychmiastowego działania, zwłaszcza przy braku możliwości bakteriologicznego badania treści pochwy.
W okresie okołomenopauzalnym zobacz często pojawiają się w badaniach cytologicznych nieprawidłowe komórki nabłonkowe. W zdecydowanej większości przypadków powodem takiego nieprawidłowego wyniku badania cytologicznego są zmiany zanikowe nabłonka płaskiego, związane z wygasaniem i ustaniem czynności hormonalnej jajników. Kolposkopia jest jedynym sposobem pozwalajacym ustalić przyczynę tych nieprawidłowości cytologicznych bez stosowania inwazyjnych metod diagnostycznych.
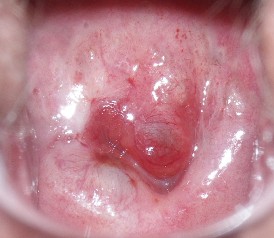
atroficzny nabłonek płaski
Kolposkopia jest podstawową metodą pozwalającą monitorować zmiany przednowotworowe a zwłaszcza wczesnonowotworowe szyjki macicy w ciąży zobacz. Jest to szczególna sytuacja, bowiem leczenie takich zmian w wielu przypadkach powinniśmy odłożyć na okres po zakończeniu ciąży. Tak więc, przez kilka miesięcy musimy mieć pewność co do stopnia zaawansowania tych zmian, mając na uwadze całkowite bezpieczeństwo kobiety i jej przyszłego dziecka. Oczywiście decydującym jest badanie histologiczne wycinków, pobieranie wycinków w ciąży jest bezpieczne i może być powtarzane, to jednak kolposkopia pozwala ograniczyć do minimum ich pobieranie i z dużym prawdopodobieństwem przewiduje dalszą ewolucję takich zmian szyjki macicy, pozwalając na zastosowanie taktyki wyczekującej. Dzięki kolposkopii nie musimy wykonywać konizacji szyjki macicy, która w ciąży obarczona jest wysokim procentem poważnych powikłań. W ten sposób umożliwia się przyszłym matkom u których wykryto zmiany przednowotworowe lub nawet wczesnonowotworowe, w przeważającej większości przypadków donoszenie ciąży, poród naturalny i całkowite wyleczenie po zakończeniu ciąży i połogu. Kolposkopia jest decydującym badaniem, które taktykę taką umożliwia.
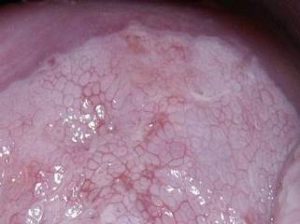
CIN 3 w ciąży
Kolposkopia odgrywa decydującą rolę przy klinicznej kwalifikacji terapeutycznej zarówno zmian łagodnych, a zwłaszcza patologicznych szyjki macicy. Dzięki kolposkopii możemy przeprowadzić leczenie oszczędzające /zachowujące macicę/ nawet w przypadkach raka z wczesną inwazją, co ma szczególne znaczenie i zastosowanie u kobiet młodych, pragnących potomstwa.
Wreszcie, kolposkopia pozwala na odbieranie nieprawidłowych sygnałów o stanie morfologicznym śluzówki kanału szyjki macicy i endometrium /błona śluzowa trzonu macicy/. Pozwala również na ocenę stanu czynnościowego narządu płciowego kobiety. Ma to znaczenie zwłaszcza w ciąży wczesnej i w niepłodności.
Nie można pominąć również niezaprzeczalnych korzyści natury psychologicznej wynikających z przeprowadzenia badania kolposkopowego. Lekarze niekolposkopujący posługujący się tylko cytologią, w przypadku jej nieprawidłowego wyniku nie wiedzą jak bardzo zaawansowane są zmiany nabłonków szyjki macicy. W związku z tym, muszą pobierać wycinki a nastepnie czekać na wynik badania histologicznego tych wycinków, aby móc udzielić pacjentce bardziej konkretnych informacji odnośnie stanu jej zdrowia i sposobu dalszego postępowania. Pomijając fakt, że w wielu przypadkach nieprawidłowej cytologii wycinki są pobierane zupełnie niepotrzebnie oraz fakt pobierania ich „na ślepo”, pozostaje jeszcze psychologiczny aspekt takiego postępowania. Każda kobieta poinformowana o nieprawidłowym wyniku cytologii i o konieczności biopsji, wyobraża sobie tą najgorszą ewentualność, czyli raka. Kilkutygodniowy okres oczekiwania na wynik badania histologicznego, dla każdej z nich jest bardzo stresujący. Tymczasem ogromną zaletą kolposkopii jest to, że z bardzo dużym prawdopodobieństwem można przewidzieć wynik badania histologicznego. Kolposkopia często nazywana jest prebiopsją. Zgodność rozpoznania kolposkopowego z wynikiem badania histologicznego w przypadkach niektórych zmian patologicznych sięga nawet 98 %. Doświadczony w kolposkopii lekarz już w trakcie badania wie jak bardzo zaawansowany jest proces chorobowy i jakie leczenie będzie najbardziej prawdopodobne. Zaraz po wykonaniu badania może o tym poinformować chorą i w większości przypadków uspokoić ją, że nie ma procesu nowotworowego. Oczywiście sposób leczenia wybieramy przeważnie w oparciu o wynik badania histologicznego, jednak stosując kolposkopię możemy kobiecie zaoszczędzić „dużą porcję” stresu w trakcie oczekiwania na ten właśnie wynik i przygotować ją psychicznie do planowanego leczenia.
Kolposkopia, a raki HPV niezależne
Według różnych autorów zagranicznych ilość przypadków zaawansowanego raka szyjki macicy HPV niezależnego, czyli rozwijającego się bez udziału wirusa HPV może wynosić nawet ponad 5 procent rocznie. Według niektórych, polskich autorów nawet 9 procent. Natomiast biorąc pod uwagą także raki fałszywie HPV niezależne, czyli rozwijające się przy udziale wirusa HPV, ale z różnych przyczyn niewykrywalnych przy pomocy testów HPV HR, ilość zaawansowanych raków szyjki macicy wzrasta nawet do 11 procent rocznie. I tego typu raki HPV niezależne nigdy nie zostaną wykryte przez testy HPV, a cytologia w tych przypadkach jest jeszcze mniej czuła niż w przypadku raków HPV zależnych. Także testy immunocytochemiczne i immunohistochemiczne wykrywające biomarkery p16 oraz Ki67, w przypadku raków HPV niezależnych będą bezużyteczne. Tylko badanie kolposkopowe, które wykrywa wszystkie raki szyjki macicy oraz stany je poprzedzające bez względu na ich etiologię, w zależności od stopnia zaawansowania lekarza kolposkopującego pozwoli uratować od 50-99 procent kobiet, które dotknie taka tragedia w postaci raków HPV prawdziwie i fałszywie niezależnych. Tak więc, tylko kolposkopia wykonywana rutynowo może pozwolić na uratowanie zdrowia i życia nawet kilkuset polskich kobiet rocznie, a którą bez żadnych wysiłków, ani żadnych kosztów możemy zastosować wśród kobiet leczących się w systemie prywatnej opieki zdrowotnej.
Ograniczenia badania kolposkopowego – czy rzeczywiście ?
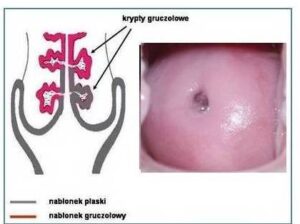
Często możemy usłyszeć, że podstawowym i bardzo istotnym ograniczeniem badania kolposkopowego jest brak możliwości wykrywania raka i stanów go poprzedzających w kanale szyjki macicy. Tylko w pewnym sensie można się z tym zgodzić, bowiem po pierwsze, nikt nigdy nie twierdził, że kolposkopia została stworzona do wykrywania raka i stanów stanów go poprzedzających w kanale szyjki macicy. Jest to bezpośrednio związane z jej budową anatomiczną, ponieważ kanał szyjki macicy, to jest część niedostępna dla oceny kolposkopowej z tej, prostej przyczyny, że po prostu nie da się tam zajrzeć. Po drugie, kolposkopia w wielu przypadkach jest w w stanie samodzielnie, na podstawie oceny strefy ujścia zewnętrznego wykluczyć możliwość patologicznych procesów w obrębie śluzówki kanału szyjki macicy lub z dużym prawdopodobieństwem przewidzieć ich obecność w tym miejscu. Wszystko zależy od topografii nabłonków pokrywających cz.p. oraz kanał szyjki macicy oraz ewentualnych zmian w ich obrębie. Bowiem, w obrębie części pochwowej szyjki macicy spotykamy dwa typy nabłonka. Nabłonek płaski pokrywający część pochwową i przechodzący dalej na sklepienia i ściany pochwy oraz nabłonek walcowaty inaczej zwany gruczołowym, który wyściela kanał szyjki macicy i tworzy w podścielisku /tkanka pod nabłonkiem/ rozgałęzione gruczoły /tzw. krypty gruczołowe/ wydzielające śluz. Obydwa typy nabłonka spotykają się w ujściu zewnętrznym szyjki macicy tworzą tzw. granicę międzynabłonkową lub ektopię i jej odmiany. Jednakże stan taki nie występuje zawsze lub występuje tylko przejściowo – dokładny opis tego zjawiska tutaj. Ale dopóki ta granica lub ektopia jest widoczna w badaniu kolposkopowym, dopóty jest pewność, że w kanale szyjki nie toczy się przednowotworowy lub nowotworowy proces. Dlatego też, kolposkopia w tych przypadkach jest w stanie wykluczyć stany przedrakowe i raka także w kanale szyjki macicy. Stąd też, szalenie istotna jest właściwa interpretacja roli ektopii i granicy międzynabłonkowej w obrębie cz.p. szyjki macicy. Każdą ektopię trzeba wręcz pielęgnować i dbać o to, aby granica międzynabłonkowa pozostała jak najdłużej widoczna, a nie bezmyślnie niszczyć je i usuwać pod byle pretekstem zobacz.
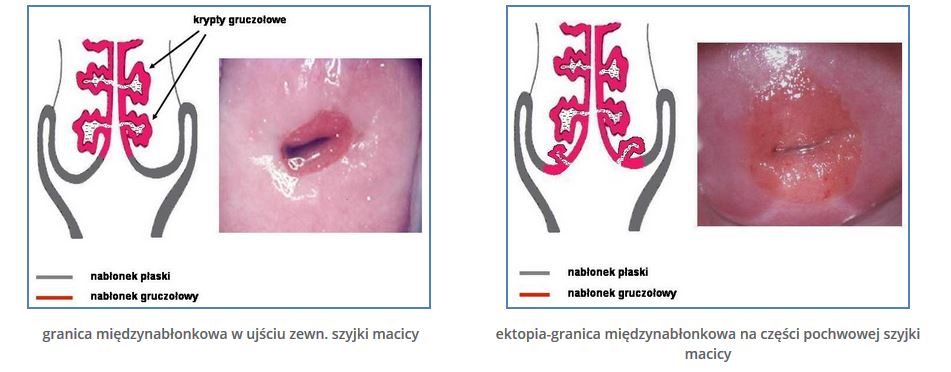
 granica międzynabłonkowa niewidoczna
granica międzynabłonkowa niewidoczna
Ponadto kolposkopia jest w stanie także rozpoznać nieprawidłowości dziejące się w kanale szyjki macicy na podstawie specyficznych obrazów pojawiających się w ujściu zewnętrznym w przypadku zmian przednowotworowych lub nowotworowych obecnych w kanale szyjki macicy, przy niewidocznej granicy międzynabłonkowej. Przy czym zaznaczyć należy, że obrazy takie mogą nie występować wcale lub być słabo widoczne w przypadku zmian patologicznych zlokalizowanych głęboko w kanale szyjki macicy i w takich, nielicznych przypadkach kolposkopia nie jest w stanie ich wykryć. Oczywiście, wszystko zależy także od umiejętności i doświadczenia lekarza kolposkopującego oraz kolposkopu, jakim się on posługuje, bowiem tylko kolposkopy optyczne mogą zapewnić optymalny obraz do przeprowadzenia, tego typu diagnostyki. Tak, czy inaczej pewien procent raków wewnątrzszyjkowych i stanów go poprzedzających zawsze pozostanie nierozpoznanych, bez względu na doświadczenie i sprzęt badającego, w przeciwieństwie do raków zlokalizowanych na tarczy cz.p. szyjki macicy, które biegły w kolposkopii lekarz wykrywa praktycznie w 100 %. Niezwykle ważna jest zatem rola cytologii oraz testów wirusologicznych, a także diagnostycznej biopsji kanału szyjki macicy w przypadkach niewidocznej granicy międzynabłonkowej i/lub kolposkopowych obrazów patologicznych, mających łączność z kanałem szyjki macicy. Dlatego też precyzyjniejszym, niż ograniczenie kolposkopii, byłoby stwierdzenie, że kolposkopia nie jest metodą, która jest w stanie wykryć wszystkie przypadki raka w obrębie szyjki macicy.
Kolposkopia – wskazania
Wszystko co zostało już napisane w tej publikacji nie pozostawia wątpliwości, że kolposkopia powinna być wykonywana rutynowo u każdej kobiety, a nie tylko w przypadku nieprawidłowej cytologii. Oprócz niewątpliwych korzyści jakie badanie to pozwala uzyskać przy diagnozowaniu i leczeniu „łagodnych” zmian, trzeba stanowczo stwierdzić, że bez kolposkopii lekarz ginekolog nie jest w stanie zapewnić kobiecie pełnego „bezpieczeństwa onkologicznego” w zakresie dolnego odcinka narządu płciowego, a zwłaszcza szyjki macicy. Dlatego też, wymienianie weryfikacji nieprawidłowych wyników cytodiagnostyki jako jedynego wskazania do przeprowadzenia badania kolposkopowego jest rozumowaniem błędnym, chociaż gdyby było rzeczywiście powszechnie wykorzystywane choć w takim stopniu w naszym kraju, to byłby to niewątpliwie duży krok naprzód w walce z rakiem. Badanie jest niebolesne, trwa kilka minut i może być wykonywane u każdej kobiety i w każdym wieku, również w ciąży. Nie ma przeciwwskazań do przeprowadzenia tego badania, trudności mogą wystąpić jedynie u kobiet które nie współżyły płciowo lub w przypadkach zmian anatomicznych, kiedy badanie to może być niemożliwe do wykonania. Częstotliwość wykonywania kolposkopii powinna być uzależniona od rodzaju i stopnia zaawansowania zarówno fizjologicznych jak i patologicznych procesów przebiegających w obrębie szyjki macicy. W przypadku prawidłowych obrazów kolposkopowych z widoczną granicą między nabłonkiem płaskim i gruczołowym, przy prawidłowym wyniku badania cytologicznego, badanie to może być być wykonywane nawet w odstępie 3 lat. Trzeba tutaj dodać, że onkologiczna ocena dolnego odcinka narządu płciowego u kobiety musi zawsze opierać się na skojarzonym badaniu kolposkopwo-cytologicznym.
Kolposkopia – przygotowanie do badania
Nie jest potrzebne specjalne przygotowanie do kolposkopii. Spotykane tak często zalecenie abstynencji seksualnej przed badaniem kolposkopowym nie znajduje żadnego uzasadnienia i nie jest konieczne. Irygacja pochwy, która zwykle jest nadużywana przez kobiety również nie stanowi przeszkody w przeprowadzeniu tego badania, podobnie jak wcześniejsze badanie ginekologiczne. Badanie to można wykonać w dowolnym dniu cyklu również w okresie okołomiesiączkowym. Niektóre zmiany najlepiej manifestują się właśnie tuż przed i zaraz po miesiączce i czasami można je wykryć tylko w tym okresie. Kolposkopia nie powinna być wykonywana tylko w czasie trwania miesiączki oraz w okresie leczenia preparatami dopochwowymi, jednakże gdy istnieje podejrzenie zmian nowotworowych, to kolposkopię można a nawet powinno się wykonać również w takich okolicznościach. Nie jest prawdą jakoby przed badaniem kolposkopowym konieczne było wykonanie cytologii lub testów HPV, co rzekomo miałoby zwiększyć czułość diagnostyczną kolposkopii. Nic bardziej mylnego, takie zalecenia można spotkać tylko w przypadku gdy badający nie ma dostatecznej wiedzy i umiejętności właściwej interpretacji obrazu kolposkopowego i jego wynik opiera o wcześniej wykonane badanie cytologiczne, wynik testu HPV lub inne dane pacjentki. Innymi słowy, do znanych mu danych dopasowuje kolposkopię, a to jest delikatnie mówiąc mało profesjonalne. Niestety obecne, Polskie Towarzystwo Kolposkopii I Patologii Szyjki Macicy z sobie tylko wiadomych przyczyn próbuje zrobić z kolposkopii jakąś hybrydę, w której rozpoznanie opiera się nie o obraz, który widzi badający lekarz, ale właśnie o wynik cytologii, testów HPV i wielu innych, kompletnie nieistotnych danych. Z prawdziwą kolposkopią ma to niewiele wspólnego, ale taką mamy dzisiaj rzeczywistość.
Wynik badania kolposkopowego
Wynik badania kolposkopowego możemy przedstawić w formie opisowej co jest najczęstszą praktyką, a dodatkowo uzupełnić ten opis jeżeli jest taka możliwość wysokiej jakości dokumentacją fotograficzną, co w naszej rzeczywistości jest spotkane wyjątkowo i wiąże się niestety z dodatkowymi kosztami, bowiem jakość takich kolpofotografii musi być co najmniej dobra, aby chociaż w niewielkim stopniu mogły spełnić swoje zadanie. Niestety, zdecydowana większość kolpofotografii otrzymywanych przy pomocy „printerów” dołączanych zwłaszcza do videokolposkoipów i niektórych kolposkopów optycznych nadaje się tylko i wyłącznie „do kosza”. Tego typu dokumentacja zupełnie nie sprawdza się praktyce, w odróżnieniu od drukarek połączonych z ultrasonografami, gdzie jakość obrazu nie odgrywa tak istotnej roli i tego typu dokumentacja jest wystarczająca.
Podsumowanie
Kolposkopia powinna stanowić integralną część badania ginekologicznego i każde badanie ginekologiczne powinno się od niej rozpoczynać. W rękach doświadczonego w tej materii lekarza, kolposkopia stanowi niezwykle cenną i skuteczną broń w walce z rakiem szyjki macicy i stanami nowotwór ten poprzedzającymi. Stosowana rozważnie, łącznie z badaniem cytologicznym także, jako samodzielne badanie przesiewowe lub jego element jeśli nie wyklucza, to ogranicza do minimum możliwość wystąpienia tego nowotworu u tak prowadzonej kobiety. W stanach przednowotworowych i w przypadkach wczesnego raka, pozwala na zastosowanie oszczędzających metod leczenia, co ma istotne znaczenie zwłaszcza u młodych, pragnących potomstwa kobiet. W rozpoznawaniu „łagodnych” zmian szyjki macicy jest niezastąpiona i pozwala na zastosowanie właściwego modelu postępowania w takich przypadkach. Jest najskuteczniejszą i właściwie jedyną metodą wykrywającą skutecznie raki HPV niezależne. Niewątpliwą zaletą kolposkopii jest fakt, że wynik badania kolposkopowego możemy i powinniśmy przekazać kobiecie natychmiast po zakończeniu badania. Ponad 90 % kobiet, które zachorowały na raka szyjki macicy, gdyby miało rutynowo wykonywaną kolposkopię, nigdy by na tego raka nie zachorowało !
Smutny epilog
Niestety, prawdziwa kolposkopia, która została opisana powyżej i która przynosiła niepodważalne i ogromne korzyści dla pacjentek, to dzisiaj już przeszłość. Centrum Cervix jest chyba już ostatnim miejscem w Polsce, gdzie można jednym badaniem w przeciągu 5 minut stwierdzić, czy jest infekcja HPV, czy jej nie ma, a jeżeli jest, to na jakim etapie, jakie jest zaawansowanie samej infekcji HPV, czy są już zmiany o charakterze CIN, a jeżeli są, to jakiego stopnia, czy jeszcze LSIL, czy już HSIL, czy może już jest to już rak, a jeżeli jest to jakie ma zaawansowanie. I to wszystko w 5 minut, bez testów wirusologicznych /DNA HPV, mRNA HPV, CINtec Plus/ i bez pobierania wycinków. Po tym badaniu kobieta od razu wie czy jest chora, a jeżeli jest chora, to jakie jest zaawansowanie choroby i jak może być leczona. Szanowne Panie, lekarz biegle w kolposkopujący wykrywa tylko przy pomocy samej kolposkopii od 85 do 99 % stanów przedrakowych i wczesnego raka szyjki macicy. Czułość tej kolposkopii, którą przedstawiłem w zakresie wykrywania zmian CIN3+ wynosi 85-96 procent, a dzisiejszej, opartej o videokolposkopy i smartfony, jak podaje obecny rezes PTPSMiK nie przekracza 65%. Jak to się stało, że w ciągu zaledwie kilku lat poziom kolposkopii w Polsce tak dramatycznie się obniżył ? Aby nie zagmatwać przestawionego opisu kolposkopii, dokładną analizę tego problemu znajdzie zainteresowany czytelnik w artykule Kolposkopia wczoraj i dziś zobacz.
Jacek Grzegorz Madej
Kraków 2007, aktualizacja sierpień 2023.
Wszystkie prawa autorskie publikacji zastrzeżone.Kopiowanie i publiczne rozpowszechnianie całości lub fragmentów artykułu oraz kolpofotografii bez pisemnej zgody autora zabronione.