Wstęp
Rak pochwy jest nowotworem stosunkowo rzadkim, ale jednak odnotowuje się ponad 100 przypadków tego nowotworu rocznie. Występuje przeważnie, co nie znaczy, że tylko u kobiet starszych, bowiem spotykany jest także przed 40 rokiem życia. Histologicznie, najczęstszym typem jest rak płaskonabłonkowy. Inne rodzaje obejmują gruczolakoraka, czerniaka i mięsaka. Rak pochwy może również wynikać z rozprzestrzeniania się innych nowotworów, jak szyjki macicy oraz sromu. Ponad połowa wszystkich przypadków raka pochwy jest spowodowana wirusem HPV.
Do czynników ryzyka raka pochwy zalicza się:
Objawy raka pochwy
Rozpoznanie stanów przedrakowych i wczesnego raka pochwy
Czy można zapobiec rakowi pochwy ?
Ponieważ rak pochwy rozwija się długo i zwykle bezobjawowo, dlatego też niezwykle ważna jest profilaktyka. W stanach przedrakowych objawy zwykle nie występują lub nie są zbyt dokuczliwe, a ponieważ zmiany te najczęściej występują w wieku menopauzalnym, to bardzo często odbierane i bagatelizowane są przez same kobiety i ich lekarzy, jako symptomy okresu przekwitania. Kolposkopia jest najlepszym i najczulszym narzędziem wykrywającym stany przedrakowe i wczesnego raka pochwy, która wykrywa te stany praktycznie ze 100 procentową czułością. Regularne wykonywanie wymazów cytologicznych wspomaganych testami w kierunku wirusa HPV może wykryć w porę około 50 procent takich przypadków. Wiadomo jednak, że cytologia jest obarczona bardzo dużym procentem błędu, a testy HPV także mają wyniki fałszywie ujemne. Ponadto prawie polowa raków pochwy rozwija się bez udziału wirusa HPV, a więc w tym przypadku testy HPV będą bezużyteczne. Dlatego też taka profilaktyka nie wykryje znacznej części stanów przedrakowych i wczesnego raka pochwy. Dodatkowo, stwierdzenie w rozmazie cytologicznym nieprawidłowych komórek nabłonkowych nie informuje nas z którego miejsca one pochodzą. Czy zmiany znajdują się w obrębie szyjki macicy, czy też dotyczą śluzówki pochwy. Skutkuje to nierzadko błędnym rozpoznaniem, a co za tym idzie błędną taktyką terapeutyczną.
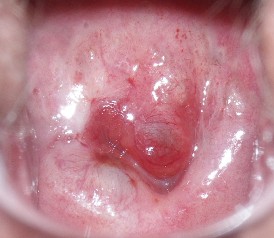
Przypadek kliniczny nr.1:
Kobieta lat 46 z cytologicznym rozpoznaniem ASC-H, poddana kolposkopii szyjki macicy i weryfikacji /wycinki/ histopatologicznej, której wynik brzmiał HSIL-CIN 2. Następowo wykonano konizację szyjki macicy z wynikiem CIN 2 i 3 usunięta w zdrowych granicach. Kontrolna cytologia 4 m-ce po konizacji szyjki macicy wykazał nadal zmiany HSIL. W kolejnym badaniu kolposkopowym wykonanym w naszym Centrum stwierdzono rozległe zmiany o charakterze HSIL w obrębie ścian pochwy, szyjka kolposkopowo bez zmian. Pobrano wycinki ze ściany pochwy – wynik VAIN 2, czyli odpowiednik CIN2. Dla wyjaśnienia VAIN, to jest skrót od Vaginal intraepithelial neoplasia, a CIN to jest skrót od Cervical intraepithelial neoplasia.
Komentarz:
Okazało się, że lekarz wykonujący kolposkopię przed konizacją skupił się tylko na szyjce i nie poddał dogłębnej ocenie śluzówki w obrębie ścian pochwy. Jest to bardzo często powielany zwlaszcza przez certyfikowanych kolposkopistów PTKiPSM błąd, że lekarz widząc zmiany na szyjce zapomina o tym, że takie same zmiany mogą być równolegle na ścianach pochwy. A gdyby takie zmiany były rozpoznane przed konizacją, to można było je usunąć jednoczasowo podczas konizacji, oszczędzając kobiecie dodatkowych zabiegów i przede wszystkim stresu z powodu przedłużającej się, niewyjaśnionej sytuacji. Istniało również ryzyko, że cytologia mogła nie ujawnić takich zmian /wypadać prawidłowo/, które w sposoób niekontrolowany mogły doprowadzić do rozwoju inwazyjnego raka pochwy.
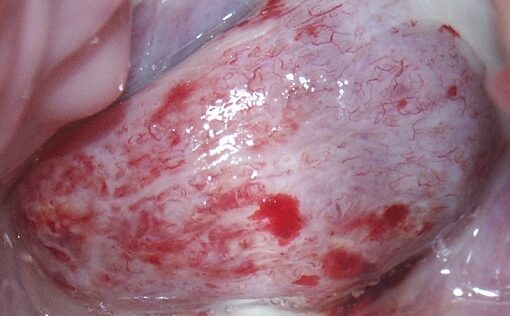
Przypadek kliniczny nr.2:
Kobieta lat 39 z cytologicznym rozpoznaniem zmian śródnabłonkoych dużego stopnia /HSIL/ poddana została weryfikacji histopatologicznej bez udziału kolposkopii /wycinki z szyjki biopsja kanału szyjki macicy/, która nie wykazała żadnych nieprawidłowości. Ponowna cytologia wykazała nadal zmiany HSIL. W związku z tym zdecydowano o diagnostycznej konizacji/amputacji szyjki macicy. Pacjentka nie zgodziła się na proponowane leczenie i samodzielnie zdecydowała o wykonaniu kolposkopii. I tak zjawiła się w naszym Centrum. Dokładne badanie kolposkopowe wykazało zmiany przedrakowe dużego stopnia /HSIL/ w obrębie śluzówki pochwy. Badanie histopatologiczne wycinków ze ściany pochwy potwierdziło rozpoznanie kolposkopowe zmian śródnabłonkwych dużego stopnia HSIL-CIN 3. W związku z tym zastosowano procedurę ablacyjną w postaci miejscowej destrukcji tkankowej zmian pochwy przy użyciu lasera. Pacjentka pozostaje do dzisiaj w regularnej kontroli kolposkopowo-cytologicznej i jest w pełni zdrowa.
Komentarz:
Gdyby nie decyzja pacjentki o wykonaniu kolposkopii doszłoby do niepotrzebnego okaleczenia kobiety i możliwości przemiany nowotworowej nierozpoznanych i pozostawionych zmian HSIL w obrębie śluzówki pochwy.
Są to niepodważalne dowody /mogę ich przytoczyć więcej/, że poszerzenie diagnostyki cytologiczno-wirusologicznej przez kolposkopię pochwy, czyli vaginoskopię pozwala wykryć praktycznie 100 % stanów przedrakowych i wczesnego raka pochwy. Bowiem w przeciwieństwie do szyjki macicy, gdzie kolposkopia nie jest w stanie samodzielnie wykryć wszystkich stanów przedrakowych i wczesnych raków, w przypadku zmian w obrębie śluzówki pochwy kolposkopia wykrywa je samodzielnie praktycznie w 100 procentach. Dzieje się tak dlatego, że pochwa w przeciwieństwie do szyjki macicy nie posiada struktur anatomicznych, takich jak kanał szyjki oraz gruczoły szyjkowe, które są niedostępne dla bezpośredniej obserwacji kolposkopowej.
Należy wyraźnie podkreślić, że rak pochwy, a co za tym idzie stany przedrakowe mogą się także rozwinąć u kobiet po usunięciu macicy, także z innych powodów niż rak szyjki macicy. Przypadki takie należą do rzadkości, ale są i można je bez trudu i w porę wykryć tylko przy pomocy samej kolposkopii. W mojej praktyce rocznie spotykam kilka takich przypadków i tylko kolposkopia pozwala na ustalenie właściwego rozpoznania oraz leczenie i monitoring takich przypadków.
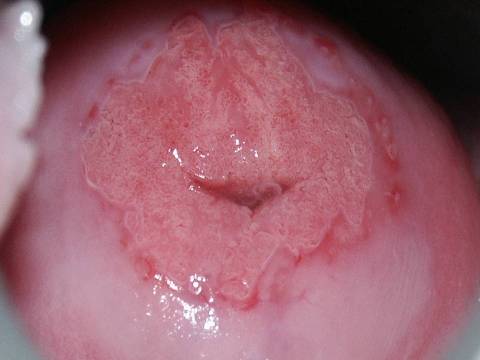
Przypadek kliniczny nr. 3:
Kobieta lat 60 po usunięciu macicy w przeszłości zgłosiła się do naszego Centrum z wynikiem cytologii HSIL i dodatnim wynikiem HPV HR – typ 16. Jak widać miała dobrego lekarza prowadzącego, który takie badania u tej kobiety wykonał. Kolposkpowo stwierdzono zmiany HSIL w obrębie tylnej ściany pochwy. Weryfikacja histopatologiczna potwierdziła rozpoznanie HSIL. Ze względu na fakt menopauzy i nasiloną atrofię śluzówki pochwy zaniechano leczenia zabiegowego, wdrożono właściwe leczenie farmakologiczne i poddano kobietę ścisłej obserwacji. Po roku uzyskano regresję zmian HPV zależnych do stopnia LSIL-CIN1, a po kilku latach uzyskano, potwierdzoną kolposkopowo i cytologicznie całkowitą regresją zmian HPV zależnych.
Komentarz:
Tylko dzięki przezorności lekarza prowadzącego, który wbrew całkowicie niezrozumiałym zaleceniom Polskiego Towarzystwa Kolposkopii i Patofizjologii szyjk Macicy /PTKiPSM/ wykonał u pacjentki po usunięciu macicy cytologię i test HPV, można było uniknąć kolejnej, ludzkiej tragedii. Z kolei uzyskanie całkowitego wyleczenia kobiety bez żadnych zabiegów inwazyjnych możliwe było tylko dzięki kolposkopii pochwy, czyli waginoskopii. Gdyby stosować się do nieludzkich z punku widzenia pacjenta zaleceń PTKiPSM, ta kobieta najpewniej zachorowałaby na inwazyjnego raka pochwy. Należy zadać proste pytanie tym ludziom w czyim interesie są takie zalecenia, bo z pewnością nie w interesie pacjenta.
przeczytaj artykuł Bezsensowna vaginoskopia członków Zarządu PTKIPSM
Leczenie stanów przedrakowych i wczesnego raka pochwy
Wszystkie stany przedrakowe, a nawet raki z początkowa inwazją są wyleczalne w 100 procentach. Dzięki regularnej kolposkopii /wystarczy raz na 3-5 lat/ wykrywamy zwykle bezobjawowe stany przedrakowe VAIN1-3 /odpowiednik CIN1-3/ na ograniczonej powierzchni. Rola kolposkopii w wyborze taktyki terapeutycznej jest nie do przecenienia. Nie dość, że precyzyjnie określi ona miejsce, w którym zmiana się znajduje, to jeszcze pozwala nam wybrać najbardziej korzystne dla kobiety leczenie. Ponieważ więcej niż połowa stanów przedrakowych, zwłaszcza spowodowanych wirusem HPV może ulec samoistnej regresji, to w wielu przypadkach możemy zastosować taktykę wyczekującą właśnie dzięki kolposkopii. Dzieje się tak zwykle przy zmianach VAIN 1-2, ale możliwe i bezpieczne jest nawet w przypadku VAIN 3, jeżeli tylko zmiana jest dobrze widoczna, a to zależy od jej lokalizacji. Samodzielny lub z wykorzystaniem cytologii monitoring kolposkopowy jest możliwy i bezpieczny ponieważ pochwa nie zawiera takich struktur anatomicznych jak kanał i struktury gruczołowe obserwowane w obrębie szyjki macicy. Oczywiście na takie rozwiązanie poprzez ścisły monitoring kolposkopowy może sobie pozwolić tylko doświadczony, biegły i gruntownie wykształcony kolposkopista i w żadnym wypadku nie może być to kolposkopista certyfikowany przez prezesa Jacha, bo oni się tego nie uczą. Właśnie taki przypadek kliniczny /nr. 3/ z mojej praktyki, zakończony pełnym sukcesem opisałem powyżej.
Praktycznie wszystkie stany przedrakowe łącznie z rakiem przedinwazyjnym i możemy usunąć przy pomocy metod ablacyjnych lub zabiegów mikrochirurgii, czyli usunięcia fragmentu chorobowo zmienionej śluzówki, jeżeli tylko nie są zbyt rozległe.W pozostałych przypadkach zmian VAIN3 i raka z wczesną inwazją leczeniem z wyboru jest brachyterapia.
Podsumowanie
Szanowni Państwo, w całej karierze zawodowej miałem kilkadziesiąt, jak nie więcej, a obecnie mam pod obserwacją kilkanaście kobiet ze zmianami o charakterze VAIN /odpowiednik CIN/ różnego stopnia w obrębie pochwy, właśnie po usunięciu macicy nie z powodu raka szyjki macicy. Zmian, które zostały wykryte kolposkopowo i cytologicznie i które są możliwe do bezpiecznego prowadzenia tylko dzięki kolposkopii i cytologii. Bez wątpienia najlepszą metodą diagnostyczną stanów przedrakowych i wczesnego raka pochwy u kobiet po usunięciu macicy jest vaginoskopia, którą biegły kolposkopista /broń Boże certyfikowany przez prezesa Jacha/ może wykonywać nawet raz na 5 lat. Tylko tyle wystarczy, aby zapobiec tym pojedynczym przypadkom raka pochwy. To wszystko, co napisałem powyżej jest kolejnym, niepodważalnym dowodem na to, że kolposkopia powinna być badaniem rutynowym u każdej kobiety. To, że jakiś nowotwór jest rzadki, wcale nie znaczy, że Was ominie, drogie Panie. Nie słuchajcie zatem rad niedouczonych, certyfikowanych kolposkopistów PTKiPSM i jeżeli tylko Was na to stać bo niestety musicie to wykonać za własne pieniądze, to kolposkopię wykonujcie rutynowo, na własną rękę bo tylko wtedy ograniczycie u siebie do minimum ryzyko zachorowania na raka dolnego odcinka narządu płciowego w tym także raka pochwy.
Kraków 27 maja 2024 Jacek G Madej